子宮頸がんワクチン
子宮頸がん
子宮頸がんは、子宮の入り口に出来るがんです。20代後半から多くなり、若い世代で増えているがんです。日本では毎年約10000人もの女性が子宮頸がんを発症し、約2900人が亡くなっています。子宮頸がんになると、その治療方法により妊娠や出産に影響が出る可能性があります。子宮頸がんは、ヒトパピローマウイルス(HPV)感染が原因とわかっています。そのため、発症予防にはHPVワクチンが有効です
HPVワクチン
HPVは、200種類もの型があります。含まれるウィルスの型により、2価ワクチン(サーバリックス)・4価ワクチン(ガーダシル)・9価ワクチン(シルガード)の3種類のワクチンがあります。2価と4価のワクチンには2種類の子宮頸がんの原因となる型が入っていて約68%の感染を防ぐことができます。9価ワクチンには7種類の子宮頸がんの原因となる型が入っていて約80から90%の感染を防ぐことができます。
定期接種について
小学6年生から高校1年生までの女性は、定期接種として公費(無料)で接種できます。
令和5年4月からは9価ワクチンも定期接種となりました。HPVワクチンは、公費接種としてはできませんが9歳以上の男性にも接種が可能です。
キャッチアップ接種について
HPVワクチンの積極的な勧奨差し控えのため、接種機会を逃した女性にも公費として接種可能となりました。対象者は平成9年生まれから平成17年生まれの女性 キャッチアップ期間は、令和4年4月から令和7年3月までの3年間限定です。
接種回数・接種間隔
9価(シルガード)
1回目の接種が15歳未満の場合
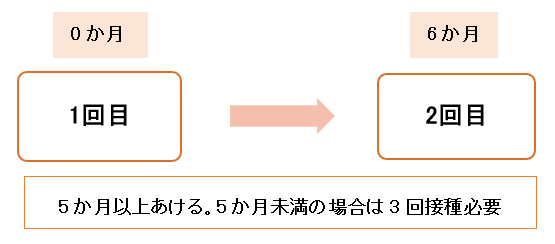
1回目の接種が15歳以上の場合
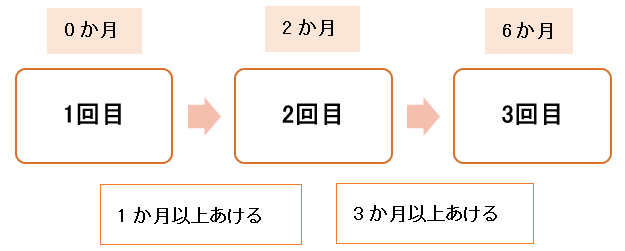
4価(ガーダシル)

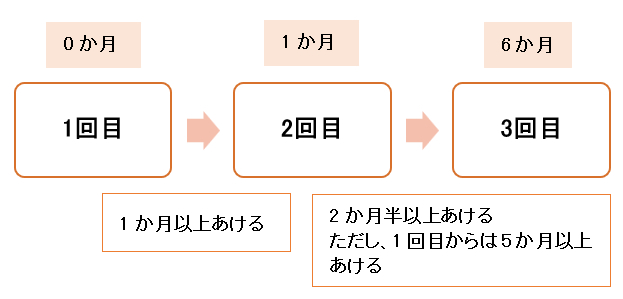
2価(サーバリックス)
原則として、同じ種類のワクチンを接種しますが、医師と相談の上残りのワクチンを9価ワクチンに変更して接種完了することもできます。
15歳未満の9価ワクチン接種については、2回もしくは3回の接種回数が選択できますが、接種回数により1回目と2回目の接種間隔が異なるので注意が必要です。
長期にわたり接種を中断していた場合は、接種間隔に上限を設けず、また、やり直すことなく残りの回数を接種します。1回接種終了では、2回目と3回目の接種間隔は2価では2か月半以上、4価では3か月以上です。
接種回数や接種間隔については、医療機関にてご相談ください。
副反応
接種後には接種部位の痛みや腫れ、赤みなどが起こることがあります。重篤な症状は非常にまれです。接種直後は、痛みなどのため立ち眩みや血の気がひいて時に気を失うことが起こる場合がありますので、接種後30分は休んで様子をみましょう。
接種後に生じた様々な身体的症状は、その後の調査で、ワクチンによるものではないことがわかってきました。また、接種後に生じた様々な症状に対しては、神戸大学附属病院、尼崎総合医療センター、はりま姫路総合医療センターでの医療体制が整えられていますので、安心して接種できます。
最後に
キャッチアップ接種やワクチンの副反応や接種するワクチンの種類などわからないことは医療機関にご相談ください。なお、ワクチン接種とともに子宮頸がん検診を受けることもお勧めします。

